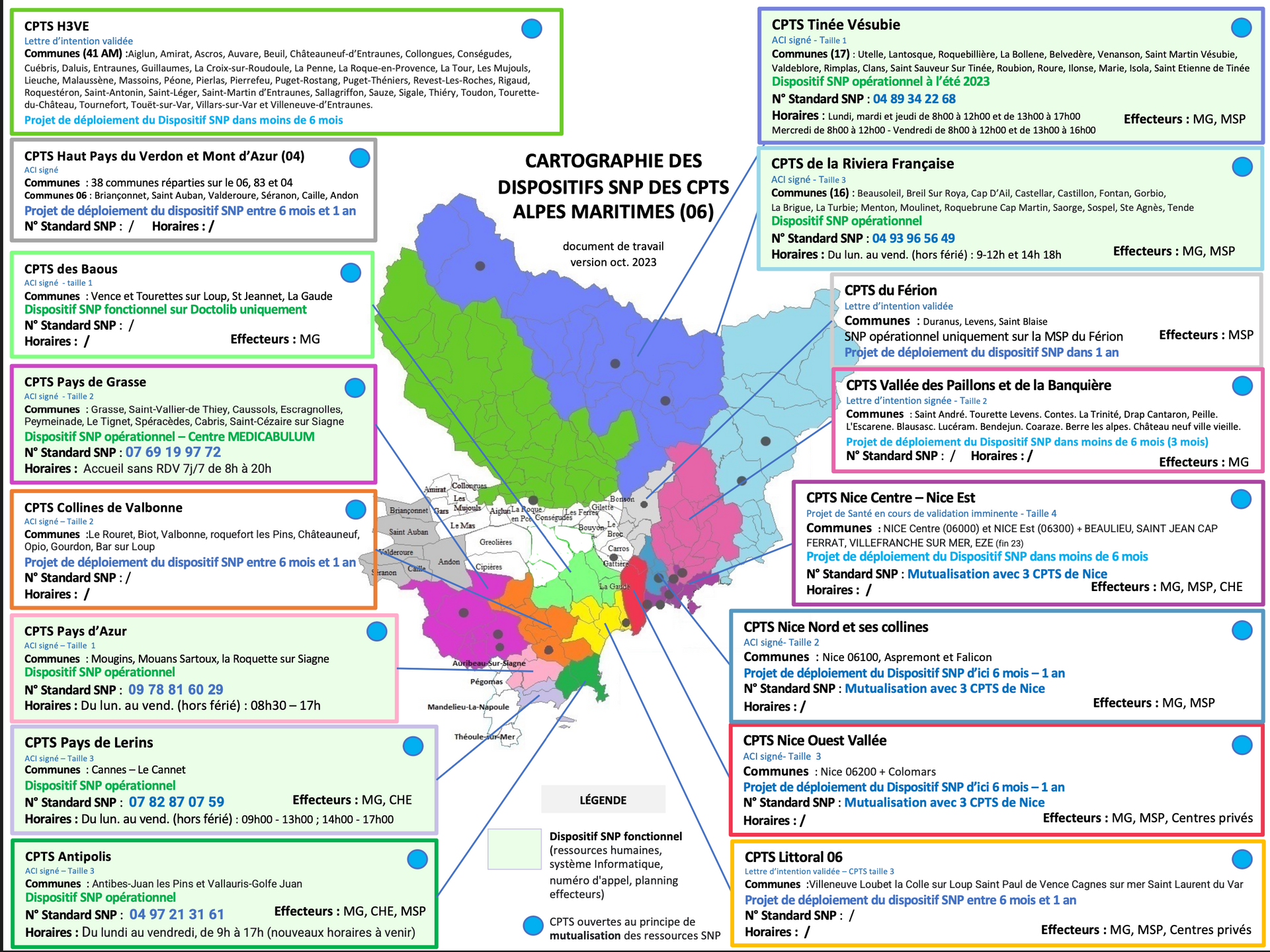
Visite à domicile
Les enjeux de la visite à domicile
I. Les enjeux de la visite à domicile par les médecins pour les patients
La visite à domicile par les médecins revêt plusieurs enjeux importants pour les patients.
Voici un aperçu des principaux aspects :
1. Accessibilité des soins
- Réduction des barrières géographiques : Pour les patients vivant dans des zones rurales ou éloignées des centres médicaux, les visites à domicile permettent d'accéder aux soins sans se déplacer.
- Accessibilité pour les patients à mobilité réduite : Les personnes âgées, handicapées ou atteintes de maladies chroniques peuvent avoir des difficultés à se rendre en cabinet médical. La visite à domicile leur offre un accès plus facile aux soins.
2. Qualité des soins
- Observation du cadre de vie : Le médecin peut mieux comprendre les conditions de vie du patient et identifier des facteurs environnementaux pouvant influencer la santé, tels que la qualité de l'air, la propreté, ou la présence d'allergènes.
- Approche personnalisée : Le cadre intime de la maison peut permettre une communication plus ouverte et une meilleure compréhension des besoins spécifiques du patient.
3. Confort et bien-être du patient
- Réduction du stress : Éviter les déplacements et les salles d'attente peut diminuer le stress pour le patient, particulièrement pour ceux qui sont anxieux ou immunodéprimés.
- Confort : Le patient reste dans un environnement familier, ce qui peut améliorer son confort psychologique et physique.
4. Suivi des patients chroniques et âgés
- Suivi régulier : Les visites à domicile permettent un suivi régulier et continu des patients souffrant de maladies chroniques, favorisant une meilleure gestion de la maladie.
- Prévention de l'hospitalisation : Des interventions précoces et un suivi rigoureux peuvent prévenir des complications nécessitant une hospitalisation.
5. Coordination des soins
- Travail en équipe : Les médecins peuvent collaborer avec d'autres professionnels de santé (infirmiers, aides-soignants, kinésithérapeutes) pour offrir une prise en charge globale et coordonnée.
- Planification des soins : Les visites permettent de planifier et d'ajuster les soins en fonction de l'évolution de l'état de santé du patient.
6. Enjeux économiques
- Réduction des coûts de santé : En évitant les hospitalisations et en favorisant une gestion proactive des maladies chroniques, les visites à domicile peuvent réduire les coûts globaux des soins de santé.
- Optimisation des ressources : L'utilisation efficace des ressources médicales et humaines peut être améliorée grâce à une meilleure gestion des soins à domicile.
7. Sécurité et Confidentialité
- Sécurité des Soignants : Les visites à domicile peuvent exposer les soignants à des risques sécuritaires, notamment dans des quartiers à risque ou des domiciles inconnus.
- Confidentialité des Patients : Il est essentiel de maintenir la confidentialité des informations médicales dans un cadre domestique où d'autres membres de la famille peuvent être présents.
8. Technologie et Innovation
- Télémédecine : L'intégration de la télémédecine et des outils numériques peut améliorer l'efficacité des visites à domicile en permettant des diagnostics à distance et un suivi plus réactif.
- Équipements Mobiles : L'utilisation d'équipements médicaux portables et de technologies de communication facilite les soins à domicile et leur qualité.
9. Adaptation aux Urgences Sanitaires
- Pandémies et Crises Sanitaires : La visite à domicile a démontré son importance durant des crises sanitaires comme la pandémie de COVID-19, en permettant de continuer les soins tout en limitant les risques de contamination.
10. Défis et limites
- Ressources limitées : La disponibilité des médecins pour les visites à domicile peut être limitée par les contraintes de temps et de ressources.
- Charge de travail : Les visites à domicile peuvent augmenter la charge de travail des médecins, nécessitant une organisation et une gestion rigoureuse.
- Évaluation et suivi : Assurer la qualité et la continuité des soins à domicile peut poser des défis en termes de suivi et d'évaluation des interventions.
En conclusion, les visites à domicile par les médecins présentent des avantages significatifs pour les patients en termes d'accessibilité, de qualité des soins, de confort et de suivi, tout en posant des défis en matière de ressources et de gestion.
II. La cotation des visites à domicile par un médecin
1. La visite longue et très complexe
La visite longue et très complexe, codée VL, concerne les visites à domicile pour les patients de plus de 80 ans en ALD, les patients atteints de maladies neurodégénératives, les patients en soins palliatifs, et les premières consultations à domicile pour les patients sans médecin traitant ou souhaitant en changer. Elle est facturée à 70 euros, incluant la Majoration de Déplacement (MD), et peut être réalisée une fois par trimestre par patient.
Codée VL, la visite longue et très complexe regroupe les cas suivants :
- Les visites à domicile des patients de plus de 80 ans en Affection de Longue Durée (ALD) par leur médecin traitant, pouvant être facturées une fois par trimestre de chaque année civile par patient pour un total de 70 euros comprenant également la Majoration de Déplacement (MD)
- Les visites à domicile des patients atteints de maladies neurodégénératives (Alzheimer, Parkinson, SEP…) par leur médecin traitant, pouvant être facturées une fois par trimestre par patient pour un total de 70 euros comprenant la Majoration de Déplacement (MD) ;
- Les visites à domicile du patient en soins palliatifs par leur médecin traitant, pouvant être facturées 4 fois par année civile et par patient ;
- Les premières consultations réalisées au domicile d’un patient de plus de 80 ans ou en ALD exonérante dans l’incapacité médicale de se déplacer, n’ayant pas de médecin traitant ou souhaitant en changer (il faut alors se déclarer médecin traitant, au cours de cette visite) et ne pouvant être facturées qu’une seule fois.
En EHPAD, la VL est facturée à l’Assurance Maladie par le médecin traitant si l’établissement est en option tarifaire partielle et directement à l’EHPAD si l’établissement est en option tarifaire globale. Au cours de la visite longue et très complexe, le médecin traitant évalue l’état du patient (autonomie, évolution des déficiences…) ainsi que sa situation familiale ou encore sociale. Sans oublier de mettre en place la coordination nécessaire avec les autres professionnels de santé, et d’informer le patient ainsi que les aidants sur les structures d’accueil. Le partage de sa synthèse dans le Dossier Patient Informatisé (DPI) est, lui, fortement recommandé.
2. La visite à domicile
La visite à domicile est réservée au patient se trouvant dans l’incapacité de se déplacer et c’est vous, en votre qualité de médecin, qui jugez de cette incapacité lorsque vous êtes sollicité(e) pour une visite à domicile. Vous devez pouvoir la justifier auprès du service
médical, s’il en fait la demande.
Lorsque vous vous déplacez à domicile, vous pouvez coter la Majoration de Déplacement (MD) qui n’est pas cumulable avec la Majoration d’Urgence (MU) mais aussi la majoration de nuit ou la majoration de dimanche et jour férié dont il existe plusieurs variantes :
- Du lundi au vendredi de 8h à 20h et le samedi de 8h à 12h, la MD est fixée à 10 €
- De 20h à minuit et de 6h à 8h, la Majoration de Déplacement de Nuit (MDN) passe à 38,50 €
- De minuit à 6h, la Majoration de Déplacement de Milieu de nuit (MDI) s’élève à 43,50 €
- Du samedi midi au lundi matin ou lors d’un jour férié, la Majoration de Déplacement de dimanche ou Jour férié (MDD) est de 22,60 €
Dans le cas où le déplacement n’est finalement pas justifié une fois sur place, vous avez la possibilité de facturer un supplément qui reste à la charge du patient : pour cela, indiquez « DE » dans la zone de dépassement sur la feuille de soins. Si vous vous retrouvez à visiter à domicile plusieurs malades de la même famille habitant sous le même toit, seul le premier acte est compté pour une visite à domicile (en effet, les suivants sont considérés comme des consultations classiques). Dans tous les cas, il n’est pas possible de facturer plus de 2 consultations en plus de la visite à domicile initiale.
3. La visite urgente
La cotation de Majoration d’Urgence (MU), dont le montant est fixé à 22,60 euros, est à utiliser lorsque vous interrompez vos consultations pour une visite d’urgence (donc pendant les horaires d’ouverture du cabinet médical) :
- À la demande du centre de réception et de régulation des appels du service d’aide médicale d’urgence (Samu) ;
- À la demande expresse et motivée du patient.
La MU est cumulable avec la cotation des indemnités horo-kilométriques (IK), et/ou la cotation d’un électrocardiogramme.
En revanche, elle ne peut pas s’ajouter à :
- La Majoration de Déplacement (MD) ;
- La Majoration de Nuit ou de Milieu de nuit (MDN, MDI) ;
- La Majoration de dimanche et Jour férié (MDD).
En somme, les visites à domicile représentent un modèle de soins centré sur le patient qui offre de multiples avantages. En améliorant la qualité des soins, en augmentant l’accès aux services de santé, en réduisant les coûts et en soutenant les aidants naturels, elles constituent une composante essentielle de la prestation de soins de santé modernes. Le développement et le soutien continu de ce modèle sont donc cruciaux pour répondre aux besoins de la population vieillissante et aux défis posés par les maladies chroniques.
Retrouvez le document :
LA VISITE A DOMICILE
L’ENJEU : POURQUOI, POUR QUI, COMMENT ?
PROPOSITIONS DU CMG
⬇️
https://drive.google.com/file/d/1vXfh_oRwzyStS-msjrV2uChxIxDFnW0j/view?usp=sharing